急性胰腺炎,究竟是谁惹的祸
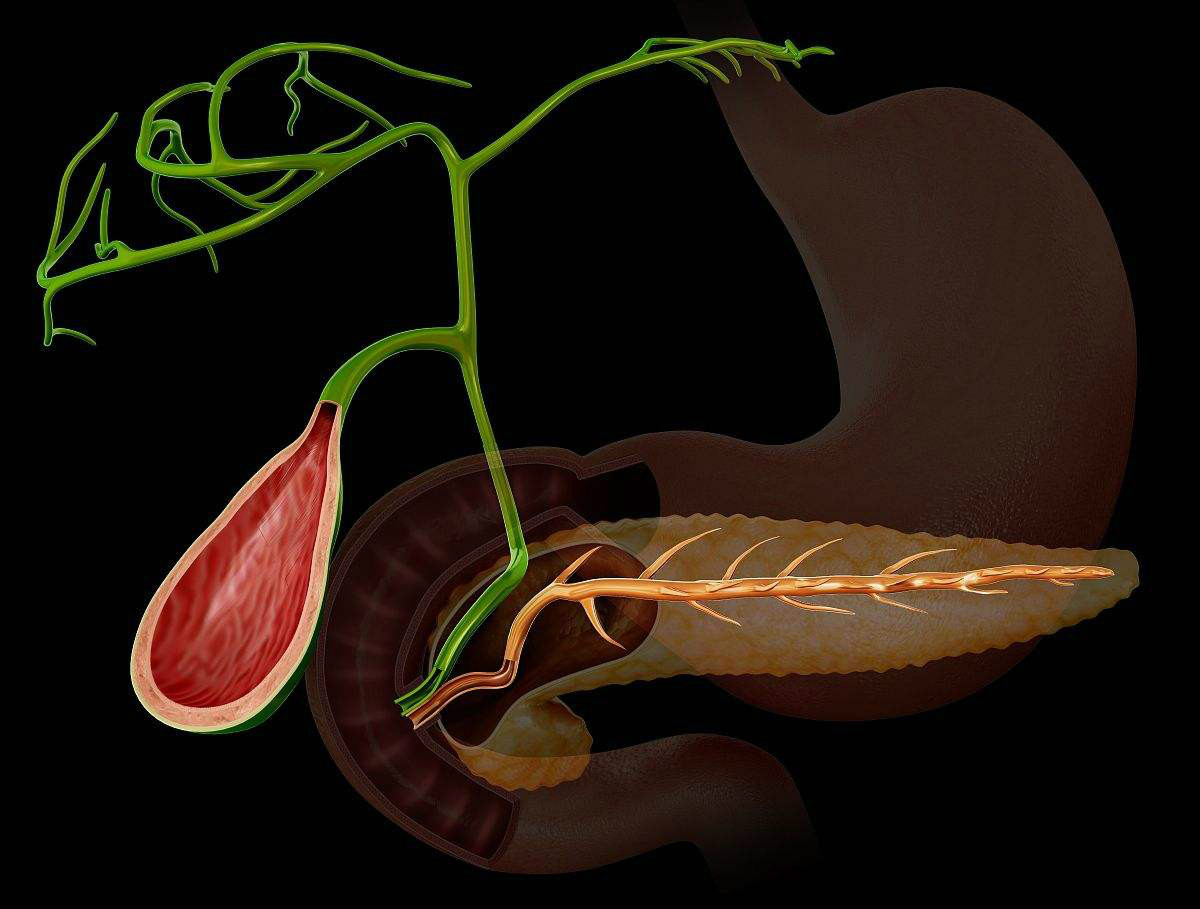
急性胰腺炎(acute pancreatitis,AP)是由于胰管引流不畅,胰管内压力突然升高或胆汁、十二指肠液反流导致腺泡损伤、胰酶被激活而造成的胰腺急性炎症,是肝胆胰外科急腹症中较常见的疾病。
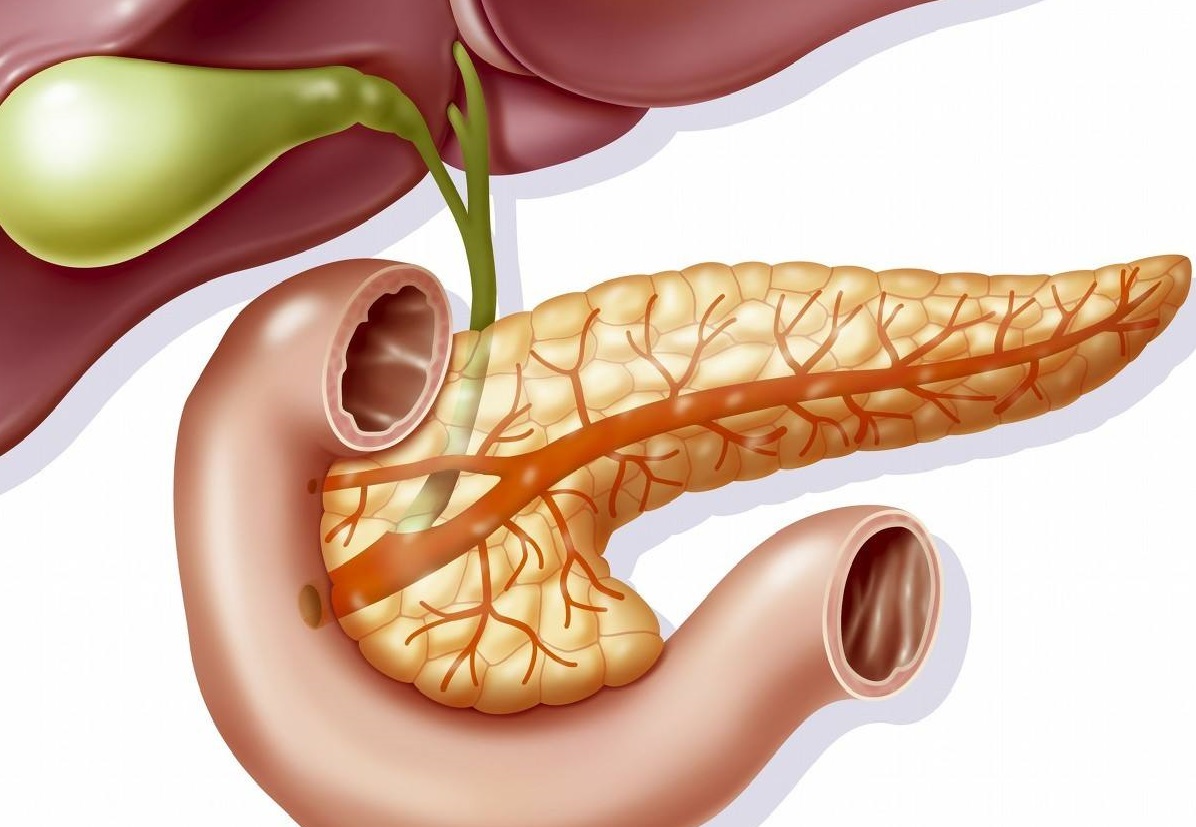
急性胰腺炎的分类?
急性胰腺炎按病理改变过程分类可分为水肿性和出血坏死性急性胰腺炎,前者约占80%-90% 。
急性水肿性胰腺炎病变轻,多局限在体尾部;胰腺肿胀变硬、充血,被膜紧张,胰周可有积液。
急性出血坏死性胰腺炎病变以胰腺实质出血、坏死为特征;胰腺肿胀,呈暗紫色,分叶结构模糊,坏死灶呈灰黑色,严重者整个胰腺变黑。
急性胰腺炎按临床病情分为轻型急性胰腺炎和重症急性胰腺炎,后者约占10%-20% 。
轻型急性胰腺炎病情一般较轻,有自限性,预后好,死亡率<1% ;
而重症急性胰腺炎则病情险恶,且常常涉及全身的多个脏器,死亡率可高达10%-30% 。
哪些因素能够引发急性胰腺炎?
AP有多种致病危险因素。其中与饮酒有关的胰腺炎首次发作的患者大多数是男性,其高峰年龄是18-30岁,而由胆道因素引起的急性胰腺炎患者多数是女性,发病高峰年龄是50-70岁。
其具体致病因素有:
1.胆道疾病;
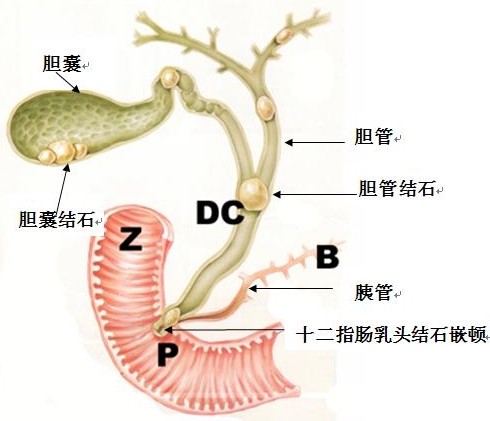
2.过量饮酒;

3.十二指肠液反流,导致十二指肠内压力增高的原因主要有:穿透性十二指肠溃疡、十二指肠憩室、环状胰腺、十二指肠炎性狭窄、胰腺钩突部肿瘤、胃大部切除术后输入袢梗阻、蛔虫性感染等;
4.代谢性疾病,如高脂血症性胰腺炎;

5.创伤,包括外伤及手术操作创伤等;
急性胰腺炎有哪些症状?
由于病变程度不同,患者的临床表现也有很大差异。发病前多有饱餐、油腻饮食或饮酒史。

其主要临床表现有:
1.腹痛。本病主要症状,常于饱餐和饮酒后突然发作,腹痛剧烈,多位于左上腹,向左肩及左腰背部放射。胆源性腹痛常始发于右上腹,逐渐向左侧转移。当病变累及全胰时,疼痛范围较宽并呈束带状向腰背部放射。对于有些患者“弯腰抱膝位”腹痛可稍缓解。

2.腹胀。常与腹痛同时存在。腹膜后炎症越严重,腹胀也越明显。腹腔积液时可加重腹胀。
3.恶心、呕吐。往往早期即可出现,呕吐往往剧烈而频繁。值得注意的是往往呕吐后腹痛不缓解。
4.腹膜炎体征。轻型只有上腹压痛,常无肌紧张。出血坏死性胰腺炎会有压痛、肌紧张、反跳痛等腹膜炎体征。
5.其他:
发热:较轻的急性水肿性胰腺炎可不发热或轻度发热;合并胆道感染常伴寒战、高热。胰腺坏死伴感染时,持续性高热为主要症状之一。
黄疸:若结石嵌顿或胰头肿大压迫胆总管可出现黄疸。
休克:早期休克主要是由低血容量所致,后期继发感染使休克原因复杂化难以纠正。
手足抽搐:主要由低血钙导致。
DIC及中枢神经系统症状。
Grey-Turner 征及Cullen 征:严重患者胰腺出血经腹膜后途径渗入皮下,在腰部、季肋部和下腹部皮肤出现大片青紫色淤斑即Grey-Turner 征;若出现脐周,称Cullen 征。多提示预后较差。
6.无痛性胰腺炎临床上无明显症状。暴发性或猝死性胰腺炎患者可在发病后突然或数分钟、数小时内死亡,临床上很难得到确诊。
如何预防急性胰腺炎
胰腺炎的预防措施包括:
1、去除病因:先检查患者是否有胰管结石、胆管结石、自身免疫性疾病、药物因素等引起胰腺炎的病因,如存在这些病因应去除病因;
2、调理生活习惯:保持低脂肪饮食、少喝酒或戒酒、多运动、多进食高纤维食物等;

3、如为急性胰腺炎患者,暂时无药物预防复发,日常需多观察,避免发展为慢性胰腺炎,同时注意调理饮食。

上一篇: 胆石症术前请您这样做
下一篇: 门静脉高压症




























 版权所有© 六宝典最新资料大全
版权所有© 六宝典最新资料大全  鄂公网安备 42030302000164号
鄂公网安备 42030302000164号